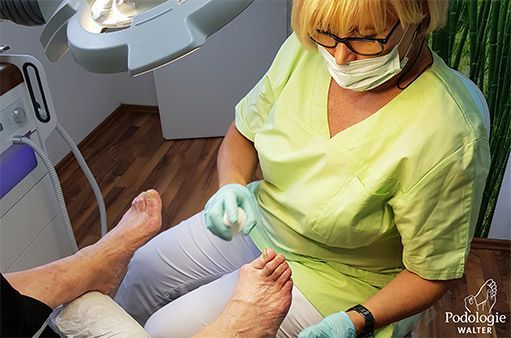
Eine Ulzeration am Fuß, die auf eine Neuropathie und oder periphere arterielle Verschlusskrankheit (PAVK) als Spätfolge des Diabetes zurück zu führen ist. Ein diabetisches Fußsyndrom ist während (akut) oder nach einem Ulcus immer ein Risikopatient.
Faktoren die ein DFS begünstigen
- Schlechtes Schuhwerk
- Barfußlaufen
- Schlecht eingestellter Diabetes
- Neuropathien (Nervenstörungen)
- Angiopathien (Durchblutungsstörungen)
Neuropathie
- Sensorisch (keine Schutzfunktion, unbemerkte Gewebsverletzungen, Missempfindungen)
- Motorisch (Entstehung von Hammer und Krallenzehen)
- Autonom (gestörte Schweißregulierung, trockene Haut, Hyperkeratosebildung)
Angiopathie
- Verengung und Verschlüsse der Arterien/verminderte Durchblutung.
- Führt zu Schmerzen und Wadenkrämpfen
- Dünne, blass bläuliche, haarlose, glänzende Haut.
- Gestörtes Nagelwachstum
- Nagelveränderungen
Ein diabetisches Fußsyndrom kann zum Malum Perforans oder zum Charcot-Fuß führen. Bei einem Malum Perforans handelt es sich um ein tiefes lochförmiges Druckgeschwür, häufig am Apex der Zehen, aber auch an der Ferse und des lateralen Fußrandes.
Der Charcot-Fuß auch (DNOAP diabetische neuropathische Osteoathropathie) genannt, ist eine Sonderform des DSF.